
文章介紹
使用呼吸器協助的患者,偶爾會因為肺部的損傷或局部壓力的變化,造成肺泡破裂。在持續的正壓呼吸器推送下,這些空氣可能會進入肋膜腔,形成張力性氣胸。由於解剖構造的連續性,這些空氣可能進入縱膈腔、心包膜腔、頸部、後腹腔等地方。
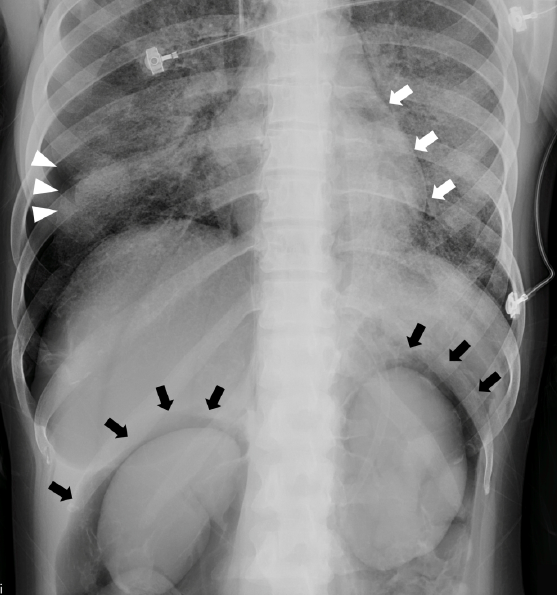
陳醫師團隊,報告一例使用呼吸器後,造成張力性氣胸之外,空氣並進入後腹腔,將腎臟形狀完全襯托出來的個案,由於 X 光相當清楚且典型,很有解剖學與臨床照護上的教育意義。獲頂尖期刊刊登。
恭喜陳醫師!

使用呼吸器協助的患者,偶爾會因為肺部的損傷或局部壓力的變化,造成肺泡破裂。在持續的正壓呼吸器推送下,這些空氣可能會進入肋膜腔,形成張力性氣胸。由於解剖構造的連續性,這些空氣可能進入縱膈腔、心包膜腔、頸部、後腹腔等地方。
陳醫師團隊,報告一例使用呼吸器後,造成張力性氣胸之外,空氣並進入後腹腔,將腎臟形狀完全襯托出來的個案,由於 X 光相當清楚且典型,很有解剖學與臨床照護上的教育意義。獲頂尖期刊刊登。

恭喜陳醫師!
在胸腔 X 光,發現雙側肺部有多顆結節與腫塊,惡性的可能不小,但有可能是良性的嗎?耿立達醫師團隊,分享一例雙側肺部良性玻璃化肉芽腫的影像,供醫學同行參考。
這是一位 60 歲女性患者,有紅斑性狼瘡、糖尿病、慢性腎病變。因為喘來就診,發現肺部雙側有多顆結節與腫塊。由於有可能為惡性,經過追蹤討論後,決定以手術切片,確定診斷。
病理檢查後發現,並無惡性變化,而是肺部玻璃化肉芽腫,為良性疾病。追蹤五年後,依然穩定。
作者群提供了清楚的 X 光、電腦斷層、病理影像等,說明這類的多發肺部結節與腫塊,也可能是良性的,雖然機會不大,但在腦中的鑑別診斷列表中放上一個,也很有幫助。這樣的教育意義,也很適合給頂尖期刊的讀者們參考。
恭喜耿醫師!

在重大手術之後,如果患者能進入加護病房監控,則預後會明顯較好,不過臨床實務上,沒辦法全部的患者都例行進入加護病房,於是林醫師團隊認為,如果能有一個好用且準確的評估標準,決定那些患者應該進入加護病房,會很不錯。
回顧 13139 位手術患者的外科 Apgar 分數以及各種參數之後,發現的確分數越低(表示狀況越差)的患者,進入加護病房的機會越高。雖然外科 Apgar 分數是根據手術過程中的數值計算的,但似乎對於鑑別那些患者值得送入加護病房,很有幫助,也是個很好的決策工具。
恭喜林醫師!

類風濕性關節炎的其中一種治療選項,是 tocilizumab,也就是 IL-6 的單株抗體。不過,因為抑制免疫反應,也可能造成潛在感染變嚴重,尤其在 B 肝盛行的臺灣,B 肝再活化是個需要考慮的狀況。
郭藥師團隊回顧 2011 到 2019 年,類風濕性關節炎患者,曾經使用 tocilizumab 治療的 97 個患者,並根據 B 肝表面抗原與核心抗體,分成 HBsAg+(帶原以上)、HBsAg−/HBcAb+(曾經感染)、HBsAg−/HBcAb−(沒有 B 肝)三組,並回顧其預後。
結果發現,HBsAg+(帶原以上)這組的 7 人中,有 4 人接受抗病毒藥的預防,效果不錯,B 肝都沒有再活化;而 3 人沒有接受抗病毒藥預防的,全部都 B 肝再活化,甚至還導致 bilirubin 升高與 PT 延長,幸好在使用 entecavir 治療後,預後都不錯。
在 64 位 HBsAg−/HBcAb+(曾經感染)組,只有一位之後在血中測到 HBV DNA,治療後也穩定。
作者認為,在類風濕性關節炎患者使用 tocilizumab 時,要分類患者的 B 肝狀況,如果帶原以上,抗病毒藥可有效預防再活化,對於曾經感染者,則需要密切追蹤。
由於 在 COVID-19 的治療上,tocilizumab 作為 IL-6 的單株抗體,被作為避免免疫失控的治療藥物,這樣的研究,或許也能帶給 COVID-19 治療時的一些啟發跟想法。
恭喜郭藥師!
作者:邱家佑 醫師(Internal Medicine Resident, Department of Internal Medicine, Lincoln Medical Center, NY, USA)
相關文章:[快訊] 邱家佑醫師團隊,關於 COVID-19 與缺血性腸壞死的個案報告,獲 Journal of Gastroenterology and Hepatology 刊登!

武漢肺炎爆發之後,全世界的 journal 都在搶著發表各種跟武漢肺炎直接相關、間接相關、穿鑿附會的文章,我們醫院幾乎每個同事都分到一杯羹,我應該是最晚才有武漢肺炎相關文章發表的住院醫師。例如:我同事發表了武漢肺炎與膽囊炎、武漢肺炎與闌尾炎、武漢肺炎與氣胸、武漢肺炎醫護人員無症狀陽性率、武漢肺炎的呼吸器設定經驗。
COVID-19 被發現會造成 thromboembolic effect,無論是在 venous or artery 都有相關統計或正在進行的基礎研究證據,所以可見 COVID-19 對 stroke、heart attack、pulmonary embolism、deep vein thrombosis 有影響。
在做神經傳導評估時,往往是使用體表特徵去放置刺激與記錄導極,但如果使用超音波導引呢?會不會因為更靠近神經,而取得更好的檢查訊號呢?吳醫師團隊,預計針對這個主題做研究。
研究收入了 30 位年輕且健康的受試者,接受兩次的神經傳導檢查,一次使用體表特徵導引,一次使用超音波導引,並記錄其各種量測的動作電位參數。結果發現,使用超音波導引,在許多情況下,都能量測到明顯更大的動作電位,所需要給予的刺激也明顯較低。
作者認為,比起使用體表特徵,超音波導引是個更能精確定位並置放導極的技術。
恭喜吳醫師!