作者:廈門長庚醫院 耳鼻喉科 謝惠姍 醫師
相關文章:[快訊] 謝惠姍與蔡明劭醫師團隊,提出新的咀嚼肌間隙膿瘍連續傷口沖洗法,獲 Ear, Nose & Throat Journal 刊登!

橫跨海峽兩岸的醫學之路
簡單說明一下我的從醫之路,這一路走來,與新思惟的大家不盡相同。
大學主修的是復健醫學,之後高考及格,進入台大醫院工作三年。後來因緣際會跟先生到中國,進入北京大學醫學院,在廈門長庚醫院完成 ENT 的專科訓練並升任主治醫師,之後還到史丹佛大學進修一段時間。
作者:廈門長庚醫院 耳鼻喉科 謝惠姍 醫師
相關文章:[快訊] 謝惠姍與蔡明劭醫師團隊,提出新的咀嚼肌間隙膿瘍連續傷口沖洗法,獲 Ear, Nose & Throat Journal 刊登!

簡單說明一下我的從醫之路,這一路走來,與新思惟的大家不盡相同。
大學主修的是復健醫學,之後高考及格,進入台大醫院工作三年。後來因緣際會跟先生到中國,進入北京大學醫學院,在廈門長庚醫院完成 ENT 的專科訓練並升任主治醫師,之後還到史丹佛大學進修一段時間。

中風後的患者,有可能會產生憂鬱症狀,而這些憂鬱症狀,是否與嚴重的心理危機相關,是值得探討的。陳柏成醫師團隊,預計針對這個問題做進一步研究。
研究回顧了 97 位在六個月內中風的患者,並以臺灣憂鬱症量表 TDQ 評估其憂鬱狀況,以分類評估系統 TAS 評估是否有心理危機。結果發現,出血性中風跟缺血性中風患者,在年齡、中風後時間、是否有糖尿病、高血壓、心臟疾病與 TDQ 分數均有不同。缺血性中風的患者,TDQ 分數較高,表示憂鬱狀況較為嚴重。TDQ 分數也與 TAS 分數相關。
總結來說,作者認為,中風後的憂鬱,在中風患者來說,是心理危機的重要成分。臨床醫師應對中風患者做更完整的心理評估,方能最佳化後續照護。
恭喜陳醫師!

深層頸部感染,是相當嚴重的感染症,可能會阻塞氣道,或侵蝕重要血管,甚至感染本身就可能造成患者死亡。治療上,除了抗生素之外,需要使用外科手術清創,並放置引流管,甚至配合溼紗布填塞,並由資深醫師一日多次清理傷口,並更換紗布,才有可能控制。
不過,這些術後的照護,非常耗費資深醫師的時間與人力,更換紗布的過程也可能造成患者的嚴重疼痛。於是蔡明劭醫師團隊針對術後照護做了創新,在術後的引流管置放,放上兩根,裡頭再置入軟管,一根作為入口,緩慢滴入生理食鹽水,一根做為出口,將沖洗後的液體以輕微負壓吸出,藉由這樣的設計,能有效自動清洗深層傷口。
所報告的這位 65 歲女性,藉由這樣的新穎設計,在術後的五天內,連續灌洗,感染得到控制,並關上傷口,效果很好。文中並有實際照片,說明感染的嚴重程度,以及連續灌洗裝置的設置,供醫療同行參考。
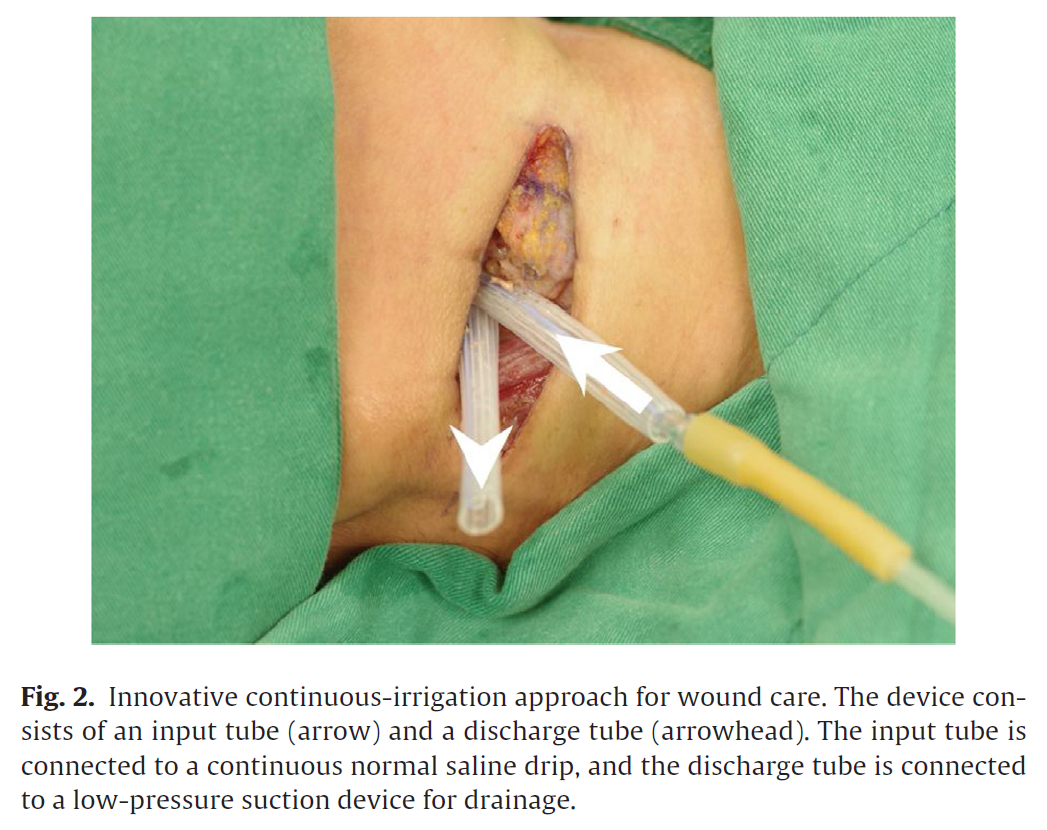
據蔡明劭醫師分享,所有圖片的處理,都是根據新思惟研究課程中的建議,處理起來品質很好,標示也清楚,讓審閱者與讀者都很容易讀懂。
恭喜蔡醫師!

耳朵若被蜈蚣跑進去,是相當嚇人且麻煩的事情。
因為蜈蚣有負趨光性,越用光照就躲得越裡面,用耳挖或其它道具探查,蜈蚣可能蜷曲到深處,或以其利爪或毒腺刺傷耳道,造成破皮、過敏,甚至感染。即使患者到了急診室,配合專業的耳鼻喉科設備,也沒辦法像一般異物那樣,簡單取出。
張耕閤醫師團隊,過去的臨床經驗發現,在患者的耳道噴灑麻醉劑的時候,蜈蚣不但不會被麻倒,還會被刺激到張開,甚至跳出來,這個過程可能造成醫護人員或患者的驚嚇,造成彼此的危險。
於是,張醫師團隊發明了一個簡單的道具,使用切一半的生理食鹽水瓶,打個小洞讓麻醉噴嘴進入,然後對著耳道噴灑麻藥,就能不用光、有效噴灑麻藥,又能確實抓到蜈蚣,避免蜈蚣跳出時的驚嚇。
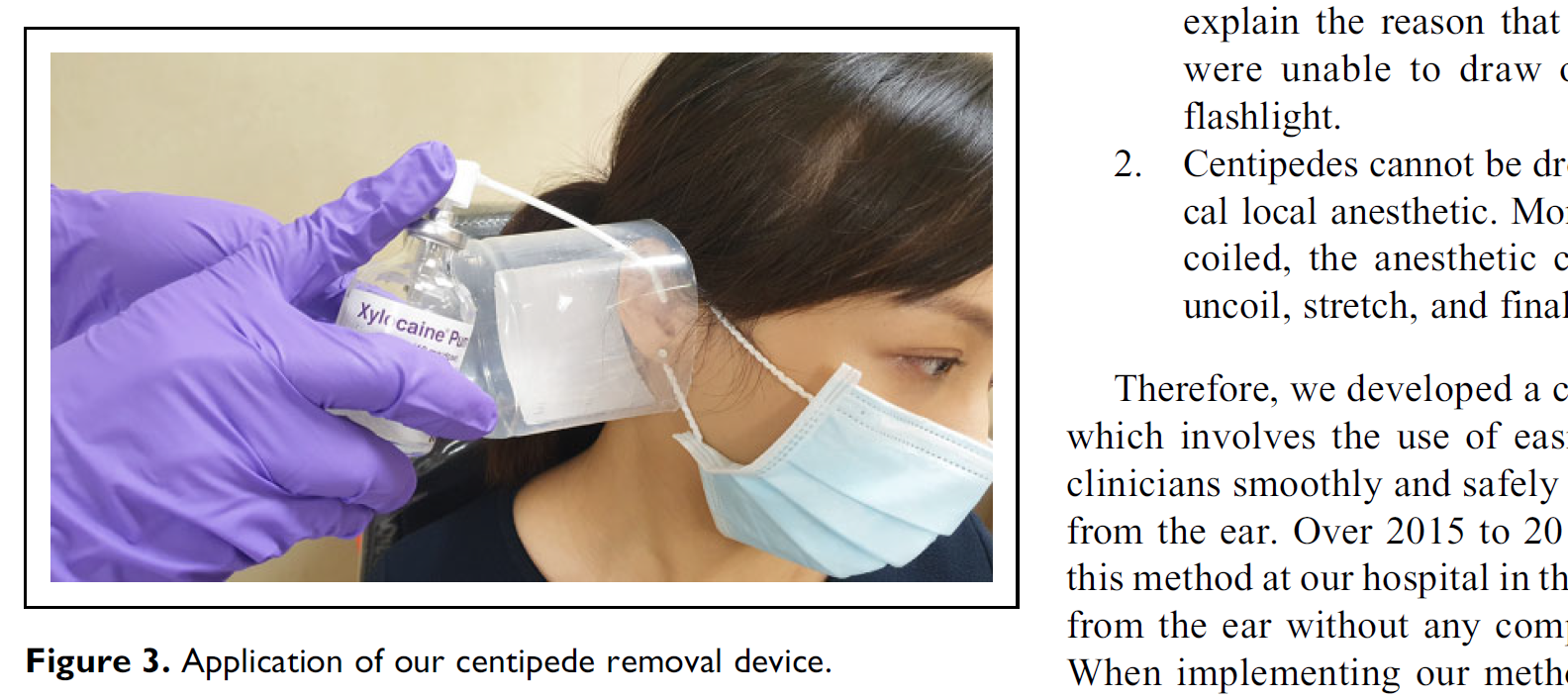
噴灑麻藥後,一隻五公分長的蜈蚣跳出,張醫師團隊甚至還數了節數,共 20 節,並對照圖譜確認種類。術後檢查,患者的鼓膜是完好的,耳道有些輕微的腐蝕傷,一周內均順利癒合。
這種簡單的自製設備,就能解決棘手臨床問題的個案報告,非常有教育意義,清晰的圖片,更讓讀者非常容易在自己的醫療現場複製。是很棒的分享。
恭喜張醫師!

EB 病毒相關的平滑肌腫瘤(EBV-SMT),是種少見的疾病,常見於免疫系統有問題的患者,為了瞭解這個疾病在文獻上的現況,並釐清手術角色,陳醫師與其團隊,回顧了 1997 到 2019 年的文獻,並嘗試寫成系統性回顧。
整理後發現,目前文獻上共有 65 例 EBV-SMT 並有中樞神經侵犯的患者,其中超過 95% 是免疫不全患者,原因多為 HIV 感染或器官移植。雖然所報告的個案追蹤期間不一致,但大致可以得到一年存活率 76%、五年存活率 60% 的數字,也確認了這個疾病,即使都造成了中樞神經侵犯,但並不是非常致命的特色。
治療上,免疫系統的檢查與重建是很重要的。手術的角色主要在於取得標本確認診斷、解決壓迫造成的症狀。
遇到少見的疾病,在查閱相關文獻,擬定治療計畫時,順道將所讀過的文獻整理起來,寫成論文,也是很不錯的發表途徑。
恭喜陳醫師!

傳統的住院醫師訓練,相當依賴跟診,與實際的醫療照護,藉由和主治醫師一起觀察、評估、治療的過程,逐步成熟。
不過,在 COVID-19 流行期間,為了減少群聚與接觸,許多醫院的門診,紛紛大量採用遠距診視模式,減少患者親自來院。以邱醫師所在的紐約南布朗克斯的林肯醫學中心來說,主治醫師會事先評估患者的病歷,決定是否需要當面診視,如果是追蹤型門診(而非初診),且主治醫師認為有把握能藉由電話確認狀況(本研究期間還沒使用視訊),則患者不需來院。
美國的 ACGME,也針對這樣的狀況,做出調整,認定遠距醫療的教學,可以做為住院醫師訓練的內容,以避免疫情期間的住院醫師遭遇嚴重的訓練不足。
不過,這樣大規模的工作與學習改變,在住院醫師端的看法如何呢?邱醫師預計以林肯醫學中心的 115 位內科住院醫師所填的匿名問卷,作出整理與評估。
回收率為 82.6%。住院醫師普遍認為,對於慢性疾病的診視,用遠距電話討論,比較沒有信心。而如果能夠選擇的話,83.1% 的住院醫師希望能實際看到患者,65.3% 的住院醫師說,這些遠距醫療的經驗,將會改變他們未來的生涯道路選擇,67.4% 住院醫師,希望自己未來的生涯中,遠距醫療的比例可以小於一半。
在疫情的衝擊下,醫院的工作模式以及住院醫師訓練的認定,都必須做出調整。而初期看來,住院醫師的訓練效果還是不免受到改變,對他們未來的選科以及生涯規劃,也可能產生長期影響,值得繼續追蹤。
恭喜邱醫師!